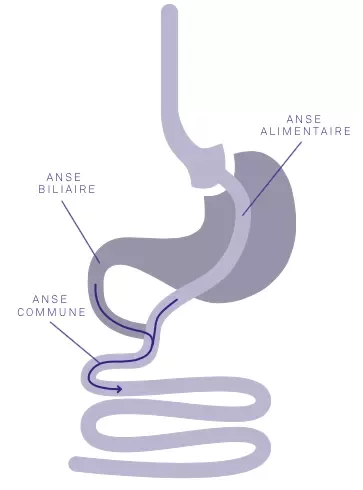
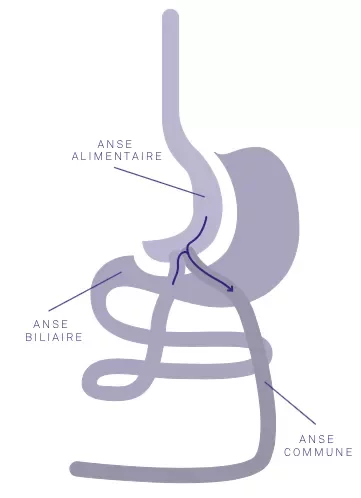
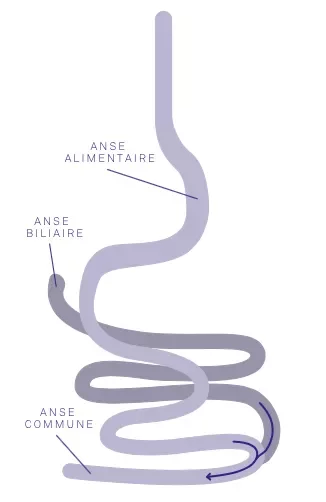
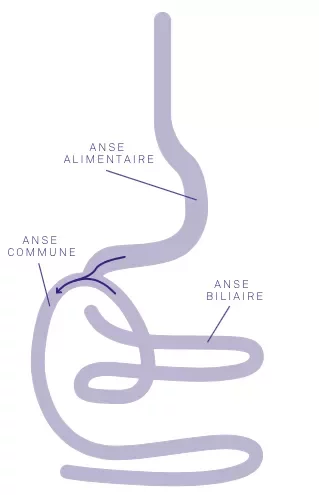
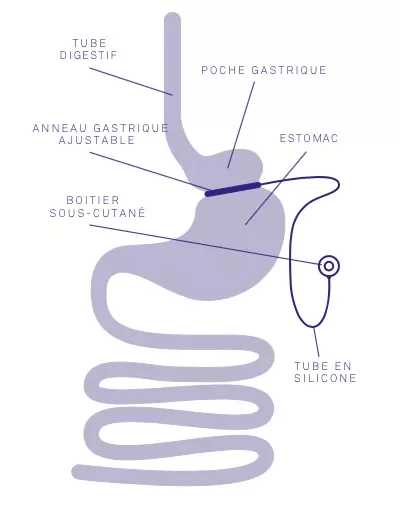
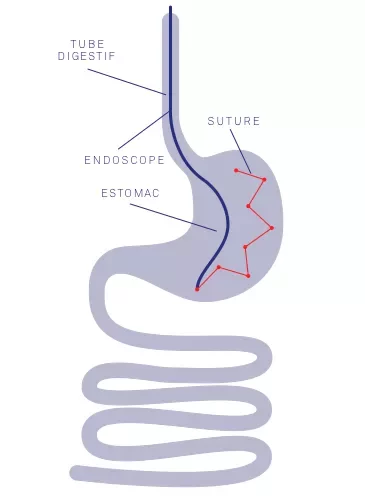
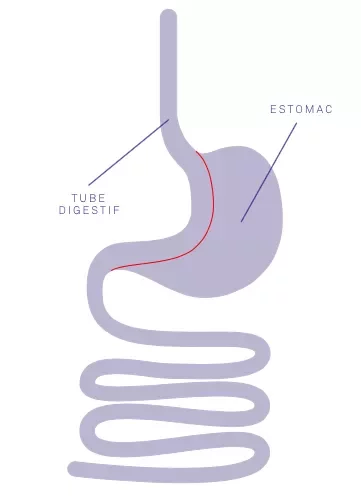
Parcours de soin chirurgical
Durée
Le bilan pré-chirurgical comporte une durée de 6 à 12 mois minimum.
Suivi Pluridisciplinaire
C’est un suivi pluridisciplinaire ; notre but est d’induire un changement profond du mode de vie afin de préparer l’avant et l’après chirurgie mais surtout de s’assurer de la réussite à long terme du projet. Il est articulé autour de la consultation des membres de l’équipe et de la mise en place d’un programme d’éducation thérapeutique.
L'Éducation thérapeutique
L’ Education thérapeutique est un élément fondamental de la prise en charge préopératoire, elle permet le travail en groupe, sous forme d’ateliers sur les sujets suivant :
- L’alimentation
- La réalisation des repas
- Le partage d’expérience
- La chirurgie
Eléments du suivi
Au niveau nutritionnel, il s’agit d’un rééquilibrage alimentaire avec une alimentation variée, équilibrée, en quantité modérée pour s’assurer du maintien de la perte de poids ; également afin de permettre une excellente qualité de vie sociale et d’éviter de développer des carences vitaminiques ou une dénutrition (bilans biologiques répétés).
Au niveau psychique, il s’agit d’entamer une réflexion sur le projet de chirurgie, qui est un véritable projet de vie, de pouvoir bénéficier d’un soutien autant avant qu’après la chirurgie afin de faire face aux changements fondamentaux que rencontre le patient.
Au niveau cardio-vasculaire et pulmonaire, il s’agit d’évaluer les fonctions cardiaques et pulmonaires, dépister et/ou traiter l’hypertension artérielle, la cardiopathie ischémique, le syndrome d’apnée du sommeil.
Au niveau Hépato-gastro-entérologique, l’étude de l’estomac permet de dépister un éventuel reflux gastro-oesophagien, l’existence d’une hernie hiatale et la présence éventuelle de la bactérie Helicobacter Pylori, qu’il sera nécessaire de traiter avant l’intervention. Une étude du foie est également indiquée afin de dépister une stéato-hépatite (NASH : Non-Alcoholic Steatohepatitis) qui expose au risque de cancer du foie.
Le bilan est complété par une échographie hépatique, à la recherche d’une stéatose hépatique (présence de graisse en quantité importante dans le foie) et d’un TOGD (transit oesogastro-duodénal), radiographie effectuée après avoir ingéré un produit de contraste visible sur les clichés de radiologie afin d’effectuer une analyse de la morphologie de l’estomac et également de déterminer la présence d’une hernie hiatale et/ou d’un reflux.
Au niveau gynécologique, il est recommandé de mettre en place avec son gynécologue une contraception par stérilet ou implant, la contraception orale étant le plus souvent inefficace après chirurgie, afin d’éviter une grossesse dans l’année suivant la chirurgie car elle met à risque la santé de l’enfant et de sa mère.
Chez l’homme, si un projet de paternité est envisagé, on évoquera la consultation au CECOS pour envisager une préservation de sperme avant la chirurgie.
La rééducation à l’effort est un élément déterminant de tout le projet car l’activité physique est indispensable à la réussite du parcours avant et après la chirurgie. Elle est réalisée par des Kinésithérapeutes ayant acquis une spécialisation dans ce domaine.
L'arrêt de toute consommation de tabac est requise 2 mois avant toute chirurgie car le tabac diminue la quantité d'oxygène dans les tissus et ainsi limite le phénomène de cicatrisation. Ainsi en cas d'intoxication tabagique le risque de complications post-opératoires est augmenté. En cas de tabagisme toujours actif l'opération n'est pas envisageable.
Planning du suivi pluridisciplinaire
Après la première consultation avec le chirurgien, vous serez orienté vers la diététicienne coordinatrice. Elle reprendra avec vous les éléments de votre parcours et son organisation.
Le parcours de soin va débuter par une courte hospitalisation en hôpital de jour pendant laquelle vous bénéficierez d'une évaluation nutritionnelle, gastro-enterologique avec une naso-fibroscopie oeso-gastro-duodénale, cardiologique avec une échographie cardiaque et une épreuve d'effort, pneumologique avec la remise de l'appareil de mesure nocturne des apnées du sommeil pour une évaluation nocturne à domicile.
Planning préopératoire
Le suivi préopératoire va ensuite comporter le planning suivant :
- Chirurgien : 3 consultations (CS): 1èrecs et présentation du programme, cs mi-parcours, cs de programmation
- Médecin nutritionniste et/ou diététicienne : 1 cs / mois pendant 6 mois, puis en fonction du patient.
- Psychiatre et/ou Psychologue : 1 cs / mois pendant 6 mois, puis en fonction du patient
- Cardiologue : 1-2 cs pendant 6 mois puis en fonction du patient +/- épreuve d’effort, échographie cardiaque
- Pneumologue : 1-2 cs pendant 6 mois puis en fonction du patient +/- polysomnographie nocturne (dépistage apnée du sommeil)
- Gastro-entérologue : 1-2 cs pendant 6 mois puis en fonction du patient +/- fibroscopie gastrique, fibroscanner hépatique
- Gynécologue : 1-2 cs pendant le parcours puis en fonction de la patiente
- Kinésithérapeutes : Début des séances 3 mois avant l’intervention, reprise de l’effort 1 mois après l’intervention ; le rythme hebdomadaire des séances est déterminé en fonction des patients avec l’équipe de kinésithérapeutes
- Education thérapeutique : 6 ateliers
- Les bases de l'alimentation
- Les techniques opératoires
- Cuisine : élaboration des repas
- Premiers pas vers la chirurgie
- Partage d’expérience avec les patients opérés
- Dernière étape vers la chirurgie
La Réunion de Concertation Pluridisciplinaire (RCP)
Une Réunion de concertation plurisciplinaire (RCP) a lieu chaque mois. Tous les praticiens qui prennent en charge les patients dans notre parcours de soin sont présents : Chirurgiens, médecins nutritionnistes, diététiciens, psychologues, gastro-entérologues, pneumologues, cardiologues, anesthésistes et kinésithérapeutes.
L'objectif de cette réunion est de discuter les dossiers de tous les patients du parcours de chirurgie de l'obésité; le dossier peut être présenté au bout de 6 mois minimum de parcours de prise en charge.
A l'issue de cette réunion 3 réponses peuvent être données :
Validation du parcours
Une date opératoire pourra ainsi être déterminée avec le patient lors de la consultation avec le chirurgien suivant la RCP.
Poursuite du parcours
La validation n'est pas encore acquise car certains points sont encore à compléter; ce peut être des raisons, chirurgicales , nutritionnelles, psychologiques, ou des points à préciser dans votre bilan cardio-respiratoire, gastroentérologique.
Toutes les raisons du report de validation vous seront clairement expliquées lors de la consultation avec le chirurgien ayant lieu après la RCP.
Non validation du parcours
C'est une décision peu fréquente qui peut amener l'équipe à exprimer son impossibilité à prendre en charge chirurgicalement le patient. Elle peut venir du fait qu'aucune relation de confiance n'a pu s'établir entre le patient et l'équipe, ainsi on ne peut traiter un patient que si la confiance est mutuelle entre lui et l'équipe.
Une discussion avec 3 membres de l'équipe, chirurgien, médecin nutritionniste et psychologue, vous sera proposée pour aborder les raisons de cette non validation et trouver une solution pour retrouver la confiance nécessaire afin de mener à bien le parcours de soin.
Le suivi post opératoire : Suivi à vie
- Chirurgien : 1 cs à 1 mois post-opératoire, puis tous les 4 mois pendant 1 an, puis tous les 6 -12 mois
- Médecin nutritionniste et/ou diététicienne : 1 cs à 1 mois post-opératoire, puis tous les 4 mois pendant 2 ans, puis tous les 6 mois
- Psychiatre et/ou Psychologue : 1 cs tous les 4 mois pendant 1 an, puis tous les ans
- Cardiologue : 1 cs d’évaluation à 6 mois, puis suivi à déterminer en fonction du patient
- Pneumologue : 1 cs d’évaluation à 6 mois, puis suivi à déterminer en fonction du patient
- Gastro-entérologue : 1 cs à 1 an, puis suivi à déterminer en fonction du patient
- Gynécologue : 1 cs à 1 an, puis suivi à déterminer en fonction du patient
- Kinésithérapeutes : Reprise des séances 1 mois après l’intervention; le rythme et la durée dans le temps des séances est déterminé en fonction du patient
- Ateliers éducation thérapeutique
- L'alimentation post chirurgie
- Qualité de vie après chirurgie
- Partage d’expérience avec les patients non opérés