Bypass en Y
Qu'est-ce que le bypass gastrique ?
C’est la procédure avec le plus de recul : 40 ans ; les premiers bypass gastriques ont été réalisé à la fin des années 70.
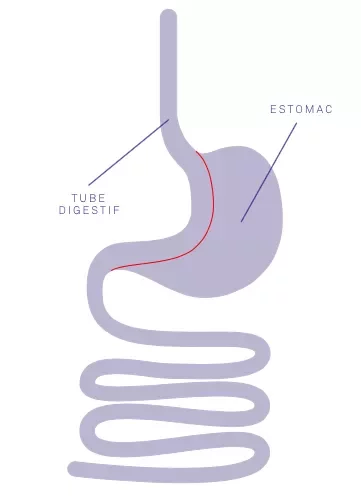
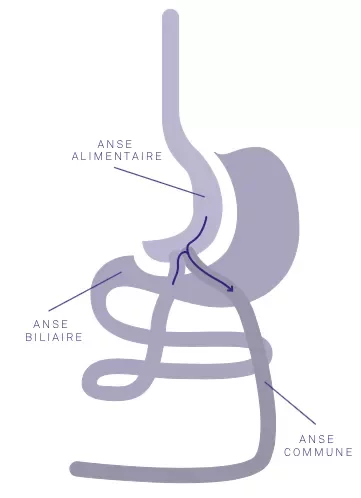
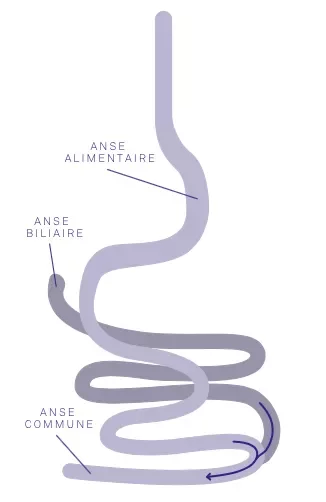
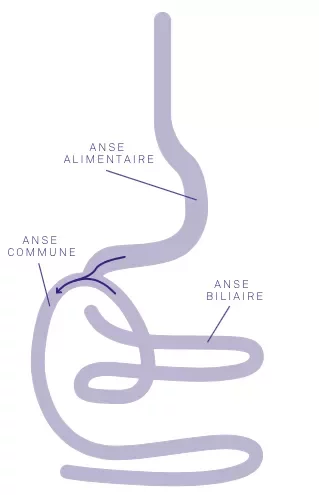
La chirurgie consiste à réduire la taille de l’estomac. La partie haute de l’estomac est déconnectée de la grande partie inférieure de celui-ci (celle-ci étant laissée en place avec sa vascularisation préservée). Puis, le chirurgien court-circuite l’estomac, en abouchant l’intestin grêle au niveau de la petite poche gastrique. Ainsi, on obtient un phénomène de restriction de la quantité des aliments ingérés au niveau gastrique et un phénomène de diminution d’absorption(malabsorption), car les aliments atteignent directement la partie moyenne de l’intestin.
Le phénomène de satiété est également perturbé, par la conséquence mécanique d’une petite poche gastrique. Contrairement à une fausse réputation, le bypass en Y n’entraîne pas de diarrhée ni d’urgences d’aller à la selle après les repas. Au contraire, on observe plutôt des constipations.
Efficacité du bypass en Y
L’efficacité attendue est une perte de 80-85% d’excès de poids gâce au Bypass gastrique. L'excès de poids est un calcul théorique du poids en excès, il sert uniquement d'évaluation d'efficacité de la procédure. La méthode de calcul est la suivante: si un(e) patient(e) mesure 1m65, le poids "idéal théorique" est de 65 kilos. Si son poids est de 110 kilos, l'excès de poids est de 110-65 = 45 kilos.
L'excès de poids n'est pas l'objectif à atteindre pour le patient car le poids perdu après cette procédure peut être supérieur ou inférieur à l'efficacité attendue.
Pour qui ?
Le bypass est une procédure qui est généralement proposée en première intention pour :
- Les patients de plus de 25 ans (mais l’âge < 25 ans n’est pas une contre-indication)
- ATCD d’anneau gastrique ajustable
- Souffrant de reflux gastro-oesophagien et/ou hernie hiatale
- A l’IMC < 50
En réalité, le choix de l'intervention fait suite à un long cheminement. Avant d'opérer un patient, nous le suivons et l'accompagnons pendant 6 à 12 mois. Au cours de cette période, il est entouré par de nombreux spécialistes : nutritionniste, gastro-entérologue, diététicien, cardiologue, pneumologue, psychologue ou kinésithérapeute. Ensemble, ces praticiens tâchent de mieux comprendre la problématique du patient et de déterminer les causes de son obésité. Ils établissent aussi un diagnostic médical précis et détectent éventuellement des comorbidités associées à l'obésité. Une fois par mois, les différents praticiens se réunissent pour échanger sur le patient et rectifier, au besoin, son parcours de soins. Ils définissent ensemble quel est l'opération la plus appropriée et déterminent aussi à quel moment elle doit intervenir.
Chacune de nos opérations est personnalisée en fonction des patients, ce qui ne fait que renforcer les chances de succès du traitement.
Quelles sont les contre-indications à un bypass ?
Le bypass est une intervention lourde, qui doit être rigoureusement préparée par l'équipe médicale. Pendant la première partie du parcours de soins, les médecins s'assurent qu'il n'y a pas de contre-indications à la chirurgie. En effet, dans certains cas, le bypass ne peut pas être envisagé :
- Si des troubles psychiques sérieux sont détectés
- Si le patient souffre de pathologies sévères rendant le risque d'intervention trop important
- Il est demandé à la personne opérée de ne plus consommer de tabac, d'alcool ou d'autres substances psycho-actives au moins deux mois avant la chirurgie
- En cas d'infarctus, d'embolie pulmonaire ou de thrombose veineuse profonde, il est nécessaire d'attendre au moins six mois pour envisager une telle chirurgie
Le déroulement de l'hospitalisation
Vous serez hospitalisé la veille de l'intervention, puis en unité d'hospitalisation de chirurgie conventionnelle dans les suites.
Durée moyenne d'intervention : 90 minutes
Durée moyenne d'hospitalisation : 48-72 heures
Vous n'aurez pas, en vous réveillant, de sonde naso-gastrique, de drainage; en l'absence de complications vous ne serez pas hospitalisés en service de soins intensifs.
Le suivi nutritionnel
Avant l’opération : Pendant la première partie du parcours de soins, dans l'année précédant l'opération, le patient est entouré de toute une équipe médicale. Les nutritionnistes lui apprennent à rééquilibrer son alimentation, en privilégiant des ingrédients sains et en quantité plus modérée. Les kinésithérapeutes, quant à eux, commencent déjà à rééduquer son corps à l'effort. Ainsi, le patient prend de bonnes habitudes avant même de se faire opérer, ce qui ne fait qu’augmenter les chances de réussite du traitement.
Après l'opération : Dans un premier temps, l'alimentation doit être mixée, pendant environ un mois. Peu à peu, le patient peut remanger sous une forme plus solide. Les diététiciens sont présents pour accompagner les patients et leur prodiguer de nombreux conseils. Un traitement de protection de l'estomac, ainsi que des antidouleurs, sont prescrits. Des prises de sang régulières sont effectuées pour surveiller l'état nutritionnel de l'organisme et détecter les éventuelles carences liées au changement brutal d'alimentation.
L'accompagnement post-opératoire
Après la chirurgie de bypass, le patient doit être suivi à vie. Dans un premier temps, les rendez-vous sont nombreux. Les diététiciens aident la personne opérée à retrouver de bonnes habitudes alimentaires. Les kinésithérapeutes encouragent sa remise en forme et la reprise progressive d'activité physique. Les psychologues restent à l'écoute du patient et veillent à la bonne acceptation de cette importante transformation. D'autres spécialités médicales interviennent pour surveiller l'état purement physique de la personne soignée. En parallèle, des ateliers d'échanges sont aussi organisés avec d'anciens patients opérés. Passée la première année suivant l’intervention, les rendez-vous médicaux s'espacent mais le patient est invité à consulter un chirurgien, un nutritionniste et un psychologue au moins une fois par an.